સુપ્રાપેટેલર અભિગમ એ અર્ધ-વિસ્તૃત ઘૂંટણની સ્થિતિમાં ટિબિયલ ઇન્ટ્રામેડ્યુલરી નેઇલ માટે એક સુધારેલ સર્જિકલ અભિગમ છે. હેલક્સ વાલ્ગસ પોઝિશનમાં સુપ્રાપેટેલર અભિગમ દ્વારા ટિબિયાના ઇન્ટ્રામેડ્યુલરી નેઇલ કરવાના ઘણા ફાયદા છે, પરંતુ ગેરફાયદા પણ છે. કેટલાક સર્જનો ટિબિયાના પ્રોક્સિમલ 1/3 ના એક્સ્ટ્રા-આર્ટિક્યુલર ફ્રેક્ચર સિવાયના તમામ ટિબિયલ ફ્રેક્ચરની સારવાર માટે SPN નો ઉપયોગ કરવા માટે ટેવાયેલા છે.
SPN માટેના સંકેતો છે:
1. ટિબિયલ સ્ટેમના સંકુચિત અથવા સેગમેન્ટલ ફ્રેક્ચર. 2;
2. દૂરના ટિબિયલ મેટાફિસિસના ફ્રેક્ચર;
3. હિપ અથવા ઘૂંટણનું ફ્રેક્ચર જેમાં પહેલાથી જ વળાંકની મર્યાદા હોય (દા.ત., ડીજનરેટિવ હિપ સાંધા અથવા ફ્યુઝન, ઘૂંટણનો અસ્થિવા) અથવા ઘૂંટણ અથવા હિપને વાળવામાં અસમર્થતા (દા.ત., હિપનું પશ્ચાદવર્તી અવ્યવસ્થા, આઇપ્સિલેટરલ ફેમરનું ફ્રેક્ચર);
4. ઇન્ફ્રાપેટેલર કંડરામાં ત્વચાની ઇજા સાથે ટિબિયલ ફ્રેક્ચર;
5. ખૂબ લાંબા ટિબિયાવાળા દર્દીમાં ટિબિયાનું ફ્રેક્ચર (જ્યારે ટિબિયાની લંબાઈ ફ્લોરોસ્કોપી દ્વારા પસાર થઈ શકે તેવા ટ્રિપોડની લંબાઈ કરતાં વધી જાય છે ત્યારે ફ્લોરોસ્કોપી હેઠળ ટિબિયાના પ્રોક્સિમલ છેડાની કલ્પના કરવી ઘણીવાર મુશ્કેલ હોય છે).
મિડ-ટિબિયલ ડાયાફિસિસ અને ડિસ્ટલ ટિબિયલ ફ્રેક્ચરની સારવાર માટે સેમી-એક્સટેન્ડેડ ની પોઝિશન ટિબિયલ ઇન્ટ્રામેડ્યુલરી નેઇલ ટેકનિકનો ફાયદો રિપોઝિશનિંગની સરળતા અને ફ્લોરોસ્કોપીની સરળતામાં રહેલો છે. આ અભિગમ ટિબિયાની સંપૂર્ણ લંબાઈને ઉત્તમ ટેકો અને મેનિપ્યુલેશનની જરૂરિયાત વિના ફ્રેક્ચરના સરળ સેજિટલ ઘટાડા માટે પરવાનગી આપે છે (આકૃતિઓ 1, 2). આ ઇન્ટ્રામેડ્યુલરી નેઇલ ટેકનિકમાં મદદ કરવા માટે પ્રશિક્ષિત સહાયકની જરૂરિયાતને દૂર કરે છે.
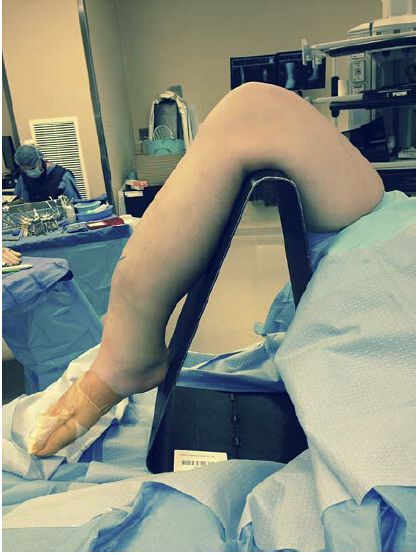
આકૃતિ 1: ઇન્ફ્રાપેટેલર અભિગમ માટે ઇન્ટ્રામેડ્યુલરી નેઇલ ટેકનિક માટે લાક્ષણિક સ્થિતિ: ઘૂંટણ ફ્લોરોસ્કોપિકલી પેનિટ્રેબલ ટ્રાઇપોડ પર વળેલી સ્થિતિમાં છે. જો કે, આ સ્થિતિ ફ્રેક્ચર બ્લોકના નબળા સંરેખણને વધારી શકે છે અને ફ્રેક્ચર ઘટાડવા માટે વધારાની રિડક્શન ટેકનિકની જરૂર પડે છે.
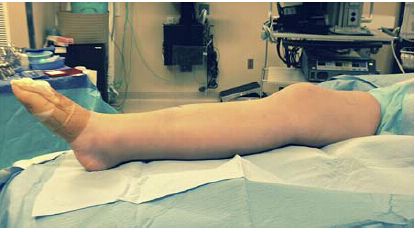
આકૃતિ 2: તેનાથી વિપરીત, ફોમ રેમ્પ પર ઘૂંટણની વિસ્તૃત સ્થિતિ ફ્રેક્ચર બ્લોક ગોઠવણી અને ત્યારબાદના મેનીપ્યુલેશનને સરળ બનાવે છે.
સર્જિકલ તકનીકો
ટેબલ / સ્થિતિ દર્દી ફ્લોરોસ્કોપિક બેડ પર સુપિન પોઝિશનમાં સૂઈ જાય છે. નીચલા હાથપગનું ટ્રેક્શન કરી શકાય છે, પરંતુ તે જરૂરી નથી. વેસ્ક્યુલર ટેબલ સુપ્રાપેટેલર એપ્રોચ ટિબિયલ ઇન્ટ્રામેડ્યુલરી નેઇલ માટે યોગ્ય છે, પરંતુ તે જરૂરી નથી. જો કે, મોટાભાગના ફ્રેક્ચર સેટિંગ બેડ અથવા ફ્લોરોસ્કોપિક બેડની ભલામણ કરવામાં આવતી નથી કારણ કે તે સુપ્રાપેટેલર એપ્રોચ ટિબિયલ ઇન્ટ્રામેડ્યુલરી નેઇલ માટે યોગ્ય નથી.
આઇપ્સિલેટરલ જાંઘને ગાદી લગાવવાથી નીચલા હાથપગને બાહ્ય રીતે ફેરવાયેલી સ્થિતિમાં રાખવામાં મદદ મળે છે. પોસ્ટરોલેટરલ ફ્લોરોસ્કોપી માટે અસરગ્રસ્ત અંગને કોન્ટ્રાલેટરલ બાજુથી ઉપર ઉઠાવવા માટે એક જંતુરહિત ફોમ રેમ્પનો ઉપયોગ કરવામાં આવે છે, અને ફ્લેક્સ્ડ હિપ અને ઘૂંટણની સ્થિતિ પણ પિન અને ઇન્ટ્રામેડ્યુલરી નેઇલ પ્લેસમેન્ટને માર્ગદર્શન આપવામાં મદદ કરે છે. શ્રેષ્ઠ ઘૂંટણના વળાંકના ખૂણા પર હજુ પણ ચર્ચા ચાલી રહી છે, જેમાં બેલ્ટ્રાન એટ અલ. 10° ઘૂંટણના વળાંકનું સૂચન કરે છે અને કુબિયાક 30° ઘૂંટણના વળાંકનું સૂચન કરે છે. મોટાભાગના વિદ્વાનો સંમત થાય છે કે આ શ્રેણીઓમાં ઘૂંટણના વળાંકના ખૂણા સ્વીકાર્ય છે.
જોકે, ઇસ્ટમેન અને અન્ય લોકોએ શોધી કાઢ્યું કે ઘૂંટણના વળાંકનો ખૂણો ધીમે ધીમે 10° થી 50° સુધી વધારવામાં આવ્યો હોવાથી, સાધનના પર્ક્યુટેનીયસ પેનિટ્રેશન પર ફેમોરલ ટેલોનની અસર ઓછી થઈ. તેથી, ઘૂંટણના વળાંકનો ખૂણો યોગ્ય ઇન્ટ્રામેડ્યુલરી નેઇલ એન્ટ્રી પોઝિશન પસંદ કરવામાં અને સેજિટલ પ્લેનમાં કોણીય વિકૃતિઓને સુધારવામાં મદદ કરશે.
ફ્લોરોસ્કોપી
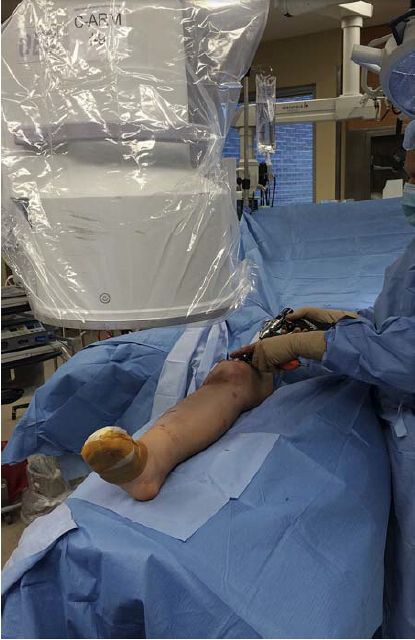
સી-આર્મ મશીન અસરગ્રસ્ત અંગથી ટેબલની વિરુદ્ધ બાજુએ મૂકવું જોઈએ, અને જો સર્જન અસરગ્રસ્ત ઘૂંટણની બાજુમાં ઊભો હોય, તો મોનિટર સી-આર્મ મશીનના માથા પર અને નજીક હોવું જોઈએ. આનાથી સર્જન અને રેડિયોલોજિસ્ટ સરળતાથી મોનિટરનું નિરીક્ષણ કરી શકે છે, સિવાય કે જ્યારે ડિસ્ટલ ઇન્ટરલોકિંગ નેઇલ નાખવાની હોય. ફરજિયાત ન હોવા છતાં, લેખકો ભલામણ કરે છે કે જ્યારે મેડિયલ ઇન્ટરલોકિંગ સ્ક્રૂ ચલાવવાનો હોય ત્યારે સી-આર્મને તે જ બાજુ અને સર્જનને વિરુદ્ધ બાજુ ખસેડવામાં આવે. વૈકલ્પિક રીતે, જ્યારે સર્જન કોન્ટ્રાલેટરલ બાજુ પર પ્રક્રિયા કરે છે ત્યારે સી-આર્મ મશીનને અસરગ્રસ્ત બાજુ પર મૂકવું જોઈએ (આકૃતિ 3). લેખકો દ્વારા આ પદ્ધતિનો સૌથી વધુ ઉપયોગ થાય છે કારણ કે તે ડિસ્ટલ લોકિંગ નેઇલ ચલાવતી વખતે સર્જનને મેડિયલ બાજુથી લેટરલ બાજુ પર ખસેડવાની જરૂરિયાતને ટાળે છે.
આકૃતિ 3: સર્જન અસરગ્રસ્ત ટિબિયાની વિરુદ્ધ બાજુએ ઊભો રહે છે જેથી મધ્યવર્તી ઇન્ટરલોકિંગ સ્ક્રૂ સરળતાથી ચલાવી શકાય. ડિસ્પ્લે સર્જનની સામે, સી-આર્મના માથા પર સ્થિત છે.
અસરગ્રસ્ત અંગને ખસેડ્યા વિના બધા જ એન્ટિરોપોસ્ટેરિયર અને મેડિયલ-લેટરલ ફ્લોરોસ્કોપિક દૃશ્યો મેળવવામાં આવે છે. આ ફ્રેક્ચર સાઇટનું વિસ્થાપન ટાળે છે જે ફ્રેક્ચર સંપૂર્ણપણે ઠીક થાય તે પહેલાં ફરીથી સેટ કરવામાં આવ્યું છે. વધુમાં, ઉપર વર્ણવેલ પદ્ધતિ દ્વારા સી-આર્મને નમાવ્યા વિના ટિબિયાની સંપૂર્ણ લંબાઈની છબીઓ મેળવી શકાય છે.
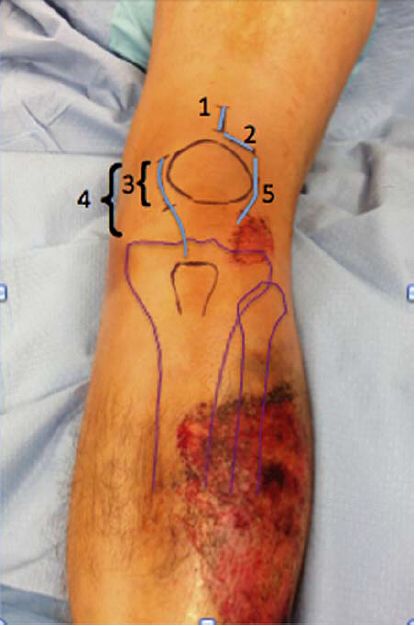
ત્વચા કાપ મર્યાદિત અને યોગ્ય રીતે વિસ્તૃત બંને પ્રકારના કાપ યોગ્ય છે. ઇન્ટ્રામેડ્યુલરી નેઇલ માટે પર્ક્યુટેનીયસ સુપ્રાપેટેલર અભિગમ નખ ચલાવવા માટે 3-સેમી ચીરાના ઉપયોગ પર આધારિત છે. આમાંના મોટાભાગના સર્જિકલ ચીરા રેખાંશિક હોય છે, પરંતુ ડૉ. મોરાન્ડી દ્વારા ભલામણ કરાયેલા મુજબ તે ટ્રાન્સવર્સ પણ હોઈ શકે છે, અને ડૉ. ટોર્નેટ્ટા અને અન્ય લોકો દ્વારા ઉપયોગમાં લેવાતો વિસ્તૃત ચીરો સંયુક્ત પેટેલર સબલક્સેશન ધરાવતા દર્દીઓમાં સૂચવવામાં આવે છે, જેમની પાસે મુખ્યત્વે મધ્યવર્તી અથવા બાજુની પેરાપેટેલર અભિગમ હોય છે. આકૃતિ 4 વિવિધ ચીરા બતાવે છે.
આકૃતિ 4: વિવિધ સર્જિકલ ચીરા અભિગમોનું ચિત્ર. 1- સુપ્રાપેટેલર ટ્રાન્સપેટેલર લિગામેન્ટ અભિગમ; 2- પેરાપેટેલર લિગામેન્ટ અભિગમ; 3- મેડિયલ લિમિડેટ ચીરા પેરાપેટેલર લિગામેન્ટ અભિગમ; 4- મેડિયલ લોંગ્ડ ચીરા પેરાપેટેલર લિગામેન્ટ અભિગમ; 5- લેટરલ પેરાપેટેલર લિગામેન્ટ અભિગમ. પેરાપેટેલર લિગામેન્ટ અભિગમનો ઊંડા સંપર્ક કાં તો સાંધા દ્વારા અથવા સાંધાના બર્સાની બહાર હોઈ શકે છે.
ડીપ એક્સપોઝર
પર્ક્યુટેનીયસ સુપ્રાપેટેલર અભિગમ મુખ્યત્વે ક્વાડ્રિસેપ્સ કંડરાને રેખાંશિક રીતે અલગ કરીને કરવામાં આવે છે જ્યાં સુધી ગેપ ઇન્ટ્રામેડ્યુલરી નખ જેવા સાધનોના માર્ગને સમાવી ન શકે. પેરાપેટેલર લિગામેન્ટ અભિગમ, જે ક્વાડ્રિસેપ્સ સ્નાયુની બાજુમાં પસાર થાય છે, તે ટિબિયલ ઇન્ટ્રામેડ્યુલરી નખ તકનીક માટે પણ સૂચવવામાં આવી શકે છે. એક બ્લન્ટ ટ્રોકાર સોય અને કેન્યુલા કાળજીપૂર્વક પેટેલોફેમોરલ સાંધામાંથી પસાર થાય છે, એક પ્રક્રિયા જે મુખ્યત્વે ફેમોરલ ટ્રોકાર દ્વારા ટિબિયલ ઇન્ટ્રામેડ્યુલરી નખના અગ્રવર્તી-સુપિરિયર પ્રવેશ બિંદુને માર્ગદર્શન આપે છે. એકવાર ટ્રોકાર યોગ્ય રીતે સ્થિત થઈ જાય, પછી ઘૂંટણના આર્ટિક્યુલર કોમલાસ્થિને નુકસાન ટાળવા માટે તેને સ્થાને સુરક્ષિત કરવું આવશ્યક છે.
હાયપરએક્સટેન્શન પેરાપેટેલર સ્કિન ઇન્સિઝન સાથે, મેડિયલ અથવા લેટરલ એપ્રોચ સાથે, મોટા ટ્રાન્સલિગામેન્ટસ ઇન્સિઝન અભિગમનો ઉપયોગ કરી શકાય છે. જોકે કેટલાક સર્જનો શસ્ત્રક્રિયા દરમિયાન બર્સાને અકબંધ રાખતા નથી, કુબિયાક અને અન્ય માને છે કે બર્સાને અકબંધ રાખવો જોઈએ અને વધારાની-આર્ટિક્યુલર રચનાઓ પર્યાપ્ત રીતે ખુલ્લી રાખવી જોઈએ. સૈદ્ધાંતિક રીતે, આ ઘૂંટણના સાંધાનું ઉત્તમ રક્ષણ પૂરું પાડે છે અને ઘૂંટણના ચેપ જેવા નુકસાનને અટકાવે છે.
ઉપર વર્ણવેલ અભિગમમાં પેટેલાનું અર્ધ-વિસ્થાપન પણ શામેલ છે, જે સાંધાની સપાટી પરના સંપર્ક દબાણને અમુક અંશે ઘટાડે છે. જ્યારે નાના સાંધાના પોલાણ અને નોંધપાત્ર રીતે મર્યાદિત ઘૂંટણના વિસ્તરણ ઉપકરણ સાથે પેટેલોફેમોરલ સાંધાનું મૂલ્યાંકન કરવું મુશ્કેલ હોય છે, ત્યારે લેખકો ભલામણ કરે છે કે પેટેલાને અસ્થિબંધન અલગ કરીને અર્ધ-વિસ્થાપિત કરી શકાય છે. બીજી બાજુ, મધ્ય ટ્રાંસવર્સ ચીરો સહાયક અસ્થિબંધનને નુકસાન ટાળે છે, પરંતુ ઘૂંટણની ઇજાનું સફળ સમારકામ કરવું મુશ્કેલ છે.
SPN સોય પ્રવેશ બિંદુ ઇન્ફ્રાપેટેલર અભિગમ જેવો જ છે. સોય દાખલ કરતી વખતે અગ્રવર્તી અને બાજુની ફ્લોરોસ્કોપી ખાતરી કરે છે કે સોય દાખલ બિંદુ યોગ્ય છે. સર્જને ખાતરી કરવી જોઈએ કે માર્ગદર્શક સોય પ્રોક્સિમલ ટિબિયામાં ખૂબ પાછળથી ન ચલાવવામાં આવે. જો તે પાછળથી ખૂબ ઊંડે સુધી ચલાવવામાં આવે છે, તો તેને પશ્ચાદવર્તી કોરોનલ ફ્લોરોસ્કોપી હેઠળ બ્લોકિંગ નેઇલની મદદથી ફરીથી ગોઠવવી જોઈએ. વધુમાં, ઇસ્ટમેન અને અન્ય માને છે કે એન્ટ્રી પિનને ઉચ્ચારણ વળાંકવાળા ઘૂંટણની સ્થિતિમાં ડ્રિલ કરવાથી હાયપરએક્સટેન્ડેડ સ્થિતિમાં અનુગામી ફ્રેક્ચર પુનઃસ્થાપનમાં મદદ મળે છે.
ઘટાડાનાં સાધનો
રિડક્શન માટેના વ્યવહારુ સાધનોમાં વિવિધ કદના પોઈન્ટ રિડક્શન ફોર્સેપ્સ, ફેમોરલ લિફ્ટર્સ, બાહ્ય ફિક્સેશન ડિવાઇસ અને સિંગલ કોર્ટિકલ પ્લેટ વડે નાના ફ્રેક્ચર ટુકડાઓને ફિક્સ કરવા માટે આંતરિક ફિક્સેટર્સનો સમાવેશ થાય છે. ઉપરોક્ત રિડક્શન પ્રક્રિયા માટે બ્લોકિંગ નેઇલનો પણ ઉપયોગ કરી શકાય છે. રિડક્શન હેમરનો ઉપયોગ સેજિટલ એન્ગ્યુલેશન અને ટ્રાન્સવર્સ ડિસ્પ્લેસમેન્ટ ડિફોર્મિટીને સુધારવા માટે થાય છે.
ઇમ્પ્લાન્ટ્સ
ઓર્થોપેડિક ઇન્ટરનલ ફિક્સેટર્સના ઘણા ઉત્પાદકોએ ટિબિયલ ઇન્ટ્રામેડ્યુલરી નખના પ્રમાણભૂત સ્થાનને માર્ગદર્શન આપવા માટે ઇન્સ્ટ્રુમેન્ટેડ યુઝ સિસ્ટમ્સ વિકસાવી છે. તેમાં એક વિસ્તૃત પોઝિશનિંગ આર્મ, એક માર્ગદર્શિત પિન લંબાઈ માપન ઉપકરણ અને મેડ્યુલરી એક્સપાન્ડરનો સમાવેશ થાય છે. તે ખૂબ જ મહત્વપૂર્ણ છે કે ટ્રોકાર અને બ્લન્ટ ટ્રોકાર પિન ઇન્ટ્રામેડ્યુલરી નખના પ્રવેશને સારી રીતે સુરક્ષિત કરે. સર્જને કેન્યુલાની સ્થિતિ ફરીથી પુષ્ટિ કરવી જોઈએ જેથી ડ્રાઇવિંગ ડિવાઇસની ખૂબ નજીક હોવાને કારણે પેટેલોફેમોરલ સાંધા અથવા પેરિયાર્ટિક્યુલર માળખામાં ઇજા ન થાય.
લોકીંગ સ્ક્રૂ
સર્જને ખાતરી કરવી જોઈએ કે સંતોષકારક ઘટાડો જાળવવા માટે પૂરતી સંખ્યામાં લોકીંગ સ્ક્રૂ નાખવામાં આવ્યા છે. નાના ફ્રેક્ચર ટુકડાઓ (પ્રોક્સિમલ અથવા ડિસ્ટલ) નું ફિક્સેશન નજીકના ફ્રેક્ચર ટુકડાઓ વચ્ચે 3 અથવા વધુ લોકીંગ સ્ક્રૂ અથવા ફક્ત ફિક્સ્ડ-એંગલ સ્ક્રૂ દ્વારા પૂર્ણ થાય છે. ટિબિયલ ઇન્ટ્રામેડ્યુલરી નેઇલ ટેકનિક માટે સુપ્રાપેટેલર અભિગમ સ્ક્રુ ડ્રાઇવિંગ ટેકનિકની દ્રષ્ટિએ ઇન્ફ્રાપેટેલર અભિગમ જેવો જ છે. ફ્લોરોસ્કોપી હેઠળ લોકીંગ સ્ક્રૂ વધુ સચોટ રીતે ચલાવવામાં આવે છે.
ઘા બંધ
ડિલેટેશન દરમિયાન યોગ્ય બાહ્ય આવરણ સાથે સક્શન કરવાથી હાડકાના મુક્ત ટુકડાઓ દૂર થાય છે. બધા જખમોને સંપૂર્ણપણે સિંચાઈ કરવાની જરૂર છે, ખાસ કરીને ઘૂંટણની સર્જરીની જગ્યા. પછી ક્વાડ્રિસેપ્સ ટેન્ડન અથવા લિગામેન્ટ સ્તર અને ભંગાણના સ્થળે સીવણ બંધ કરવામાં આવે છે, ત્યારબાદ ત્વચા અને ત્વચા બંધ થાય છે.
ઇન્ટ્રામેડ્યુલરી નેઇલ દૂર કરવું
સુપ્રાપેટેલર અભિગમ દ્વારા ચલાવવામાં આવતા ટિબિયલ ઇન્ટ્રામેડ્યુલરી નેઇલને અલગ સર્જિકલ અભિગમ દ્વારા દૂર કરી શકાય છે કે કેમ તે વિવાદાસ્પદ રહે છે. ઇન્ટ્રામેડ્યુલરી નેઇલ દૂર કરવા માટે સૌથી સામાન્ય અભિગમ ટ્રાન્સઆર્ટિક્યુલર સુપ્રાપેટેલર અભિગમ છે. આ તકનીક 5.5 મીમી હોલો ડ્રિલનો ઉપયોગ કરીને સુપ્રાપેટેલર ઇન્ટ્રામેડ્યુલરી નેઇલ ચેનલ દ્વારા ડ્રિલિંગ કરીને નખને ખુલ્લા પાડે છે. પછી નખ દૂર કરવાના સાધનને ચેનલ દ્વારા ચલાવવામાં આવે છે, પરંતુ આ દાવપેચ મુશ્કેલ હોઈ શકે છે. પેરાપેટેલર અને ઇન્ફ્રાપેટેલર અભિગમો ઇન્ટ્રામેડ્યુલરી નખ દૂર કરવાની વૈકલ્પિક પદ્ધતિઓ છે.
જોખમો ટિબિયલ ઇન્ટ્રામેડ્યુલરી નેઇલ ટેકનિક માટે સુપ્રાપેટેલર અભિગમના સર્જિકલ જોખમોમાં પેટેલા અને ફેમોરલ ટેલસ કાર્ટિલેજમાં તબીબી ઇજા, અન્ય ઇન્ટ્રા-આર્ટિક્યુલર માળખામાં તબીબી ઇજા, સાંધામાં ચેપ અને ઇન્ટ્રા-આર્ટિક્યુલર ભંગારનો સમાવેશ થાય છે. જો કે, અનુરૂપ ક્લિનિકલ કેસ રિપોર્ટ્સનો અભાવ છે. કોન્ડ્રોમાલેશિયાવાળા દર્દીઓને તબીબી રીતે પ્રેરિત કોમલાસ્થિ ઇજાઓ થવાની સંભાવના વધુ હશે. આ સર્જિકલ અભિગમનો ઉપયોગ કરતા સર્જનો માટે પેટેલર અને ફેમોરલ આર્ટિક્યુલર સપાટી માળખાને તબીબી નુકસાન એક મુખ્ય ચિંતા છે, ખાસ કરીને ટ્રાન્સઆર્ટિક્યુલર અભિગમ.
આજની તારીખે, સેમી-એક્સટેન્શન ટિબિયલ ઇન્ટ્રામેડ્યુલરી નેઇલ ટેકનિકના ફાયદા અને ગેરફાયદા અંગે કોઈ આંકડાકીય ક્લિનિકલ પુરાવા નથી.
પોસ્ટ સમય: ઓક્ટોબર-૨૩-૨૦૨૩